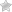Содержание
Ожоговая болезнь – это патологическое состояние, проявляющееся отклонениями в функционировании внутренних органов и систем вследствие ожоговых поражений кожных покровов и внутренних тканей. Такое заболевание объединяет в себе целый ряд клинических признаков, зависящих от тяжести и обширности поражения участков кожи. Существенное значение имеет место локализации раны, возраст больного и состояние его иммунной системы.
Заболевание представляет серьезную опасность для здоровья и жизни человека, в некоторых случаях может стать причиной фатального исхода.

Причины и особенности заболевания
Развитие ожоговой болезни является результатом обширных ожогов, следовательно, основными причинами патологии являются:
- ожоги, полученные при пожарах, под воздействием кипятка или вредных химических веществ;
- ожоговые травмы, полученные на производстве при нарушении техники безопасности или под воздействием горячих реагентов.
Однако не любой ожог может стать причиной ожоговой болезни. Такое патологическое состояние наблюдается:
- при поверхностных ожогах площадью более 15-20% поверхности кожи;
- при глубоких ожогах более 10%.
Особую опасность представляет ожоговая болезнь у детей и лиц старческого возраста: даже поражение 5% тела при глубоких ожогах может привести к развитию патологического процесса и тяжелым осложнениям.
 Исходя из вышесказанного, можно выделить некоторые особенности ожоговой болезни:
Исходя из вышесказанного, можно выделить некоторые особенности ожоговой болезни:
- при ожогах 10% поражения кожи важную роль играет глубина травмы и ее характер (влажный или сухой тип некроза). При влажном типе инфицирование распространяется и на соседние неповрежденные участки кожи, что значительно ухудшает общее состояние больного. А сухой некроз будет иметь тяжелые последствия при глубоких ожогах более 15%;
- у детей и лиц пожилого возраста болезнь протекает намного сложнее. Риск появления осложнений в таких случаях также высок, а прогноз неблагоприятен;
- если полученная травма сочетается с механическим повреждением, потерей крови, наличием сильного болевого синдрома, вероятность развития осложнений ожоговой болезни возрастает.
Патогенез заболевания
Внезапно образовавшийся на коже обширный очаг некроза ткани, находящиеся в стадии паранекроза, провоцируют выброс в кровь токсинов и вредных элементов распада клеток. В крови стремительно увеличивается содержание серототина, простагландинов, гистамина, калия и натрия. Это становится причиной повышения проницаемости капилляров. Происходит выход плазмы из сосудистого русла, уменьшается количество крови. На такие изменения организм отвечает выбросом гормонов, сужающих сосуды – адреналина, норадреналина и катехоламина. Кровообращение централизуется, органы страдают от недостатка кровоснабжения, вследствие чего наступает ожоговый шок.
Затем кровь сгущается, нарушается водно-солевой обмен и работа внутренних органов. Происходит истощение всего организма, страдает иммунная и эндокринная системы, сердце, легкие и печень.
Стадии развития заболевания
Выделяют 4 основные стадии (периоды ожоговой болезни):
- Ожоговый шок. Проявляется непосредственно после термического воздействия. Длительность такого состояния может различаться в зависимости от состояния больного и составлять несколько часов или 2-3 дня. Наблюдаются нарушения обменных процессов, возбуждение ЦНС, заторможенность и неспособность пострадавшего оценивать окружающую действительность. Содержание гемоглобина в крови повышено, выявляется развитие гиперкалиемии и гипопротеинемии.
- Острая токсемия. Данный период характеризуется отмиранием тканей. Может длиться 3-15 дней. Вещества и токсины, образующиеся после распада клеток кожи, попадают в организм, вызывая инфицирование, сгущение крови и нарушение водно-солевых обменных процессов. Все это ведет к отклонениям в функционировании внутренних органов: снижается содержание эритроцитов и гемоглобина в крови, проявляется лейкоцитоз.
- Септикотоксемия. Стадия борьбы с инфицированием, может длиться до 5 недель. Характерными особенностями данного периода является развитие гнойных процессов, образование струпов и истощение организма. Снижается также плотность мочи. В тяжелых случаях возможно развитие сепсиса или пневмонии, при благоприятном развитии заболевания происходит постепенное восстановление раны.
- Реконвалесценция. Стадия выздоровления, которая может затянуться до 4 месяцев. Нормализуется общее самочувствие больного, стабилизируются температура и обменные процессы.
Симптомы
Симптоматика каждого из периодов заболевания отличается. Рассмотрим их подробнее на примере таблицы.
|
Стадия ожоговой болезни |
Симптомы |
|
Ожоговый шок |
|
|
Острая токсемия |
|
|
Септикотоксемия |
|
Диагностика
Диагностикой и лечением ожоговой болезни занимаются врачи:
- Комбустиолог;
- Травматолог;
- Хирург.
В некоторых случаях требуется консультация:
- Гастроэнтеролога;
- Пульмонолога;
- Кардиолога.
При установлении диагноза учитывается глубина и площадь распространения ожогов, общее состояние больного и гемодинамические показатели. Врачи оценивают работу внутренних органов и проводят лабораторные исследования:
- ОАМ – общий анализ мочи;
- ОАК – общий анализ крови;
- БАК – биохимический анализ крови.
Для выявления патологических изменений внутренних органов проводят:
- ЭКГ;
- ЭхоКГ;
- МРТ сердца;
- рентгенографию;
- гастроскопию.
Лечение
При выборе методики лечения ожоговой болезни учитывают стадию патологического процесса и ее тяжесть. Важно оказать помощь больному как можно раньше, чтобы избежать тяжелых последствий и осложнений.
Лечение ожоговой болезни обычно проходит в 3 этапа:
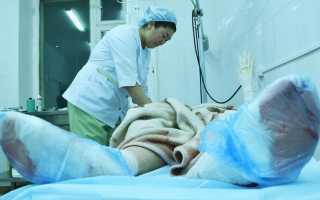
- На первом этапе больного обеспечивают обильным питьем, проводят обезболивание, выполняя новокаиновые блокады. Назначаются анальгетики наркологической или ненаркологической группы. Проводят массивную инфузию плазмы или переливание крови. Дополнительно проводится терапия сердечными гликозидами, глюкокортикоидами, антикоагулянтами, аскорбиновой кислотой. Могут назначаться ингаляции с увлажненным кислородом или специальными растворами. Раны обрабатывают антисептиками, накладывая стерильные повязки.
- Терапия в период ожоговой токсемии и септикотоксемии направлена на борьбу с интоксикацией организма. Этот этап лечения является одним из ключевых и длительных. Врачами назначаются антибиотики, витаминные комплексы, анаболические стероиды, препараты белковой природы и лекарственные средства, стимулирующие регенерацию кожи. При необходимости дополнительно применяются препараты для восстановления работы внутренних органов.
- Третий этап – восстановительный период. При легкой степени ожоговой болезни используются препараты против рубцов, в более сложных случаях могут проводиться реконструктивные операции для ликвидации контрактур, трофических язв.
Ожоговая болезнь у детей лечиться намного сложнее:
- в целях обезболивания врачи применяют Промедол, который вводится с расчетом 0,1 мл. раствора (1%) на 1 год жизни;
- для профилактики ожогового шока проводят переливание крови;
- наступивший ожоговый шок ликвидируют инфузионной терапией.
В более тяжелых случаях требуется хирургическое вмешательство.
Возможные осложнения
Инфекционные осложнения после ожоговой болезни проявляется примерно через неделю после травмы. Могут активно развиваться пролежни, пневмония, сепсис.
Через 3-4 месяца возможно выявление дисфункции некоторых сфер организма, но в большинстве случаев страдает пищеварительная или сердечно-сосудистая системы. Не редки случаи обнаружения у больных отека легких токсической природы и токсического миокардита.
Осложнениями ожоговой болезни также могут стать:
- анемия;
- трофическая язва;
- паренхиматозный гепатит;
- гастрит вследствие эрозий;
- кишечное кровотечение;
- нефрит;
- стенокардия;
- вирусные гепатиты;
- амилоидоз почек;
- нефрозонефрит;
- пиелит;
- инфаркт миокарда;
- общее истощение организма.
По статистике чаще всего выявляют 3 вида осложнений:
- сепсис (около 10% случаев);
- истощение организма (37%);
- пневмония (21%).
Вероятно развитие многих кожных проблем, таких как:
- кожный зуд;
- рубцы;
- дерматиты;
- рожистые воспаления.
Ожоговая болезнь – тяжелое патологическое состояние, представляющее серьезную опасность для здоровья и жизни больного. Важное значение имеет лечебная и восстановительная терапия, позволяющая избежать осложнений и неблагоприятных последствий. Но проводится она только в стационаре под присмотром врача, самолечение недопустимо! Правильно подобранная методика лечения – путь к выздоровлению!