Содержание
- Болезненное чувство в поджелудочной железе: причины аномалии
- Виды болевого синдрома при поражении органов пищеварительного тракта
- Клиническая картина дисфункциональности поджелудочной железы
- Болезненные ощущения на фоне нерационального питания
- Методы избавления от болевого синдрома
- Частые вопросы
- Полезные советы
Болезненное чувство в поджелудочной железе: причины аномалии
Боли в области поджелудочной железы чаще всего возникает в результате переедания или злоупотребления жирной пищей. Одной из главных функций является урегулирование углеводного обмена. Такой процесс осуществляется в панкреатическом островке, в котором происходит синтезирование глюкагона и инсулина.
Врачи насчитывают немало факторов, оказывающих неблагоприятное воздействие на ферментативный орган и весь организм в целом. Боли в поджелудочной железе появляются по некоторым причинам в виде:
- частого потребления алкосодержащих напитков;
- генетической предрасположенности;
- осложнений желчнокаменного заболевания;
- пищевого отравления или лекарственной интоксикации организма;
- заболеваний вирусного или инфекционного характера;
- поражений грибкового или паразитического характера.
Проблемы с органом возникают после оперативного вмешательства в качестве осложнения.

Виды болевого синдрома при поражении органов пищеварительного тракта
Причины боли в области поджелудочной железы разнообразны. От этого будет зависеть, как будет протекать недуг. Зачастую, когда начинает болеть живот, люди думают, что проблема кроется в банальном нарушении работы кишечника. С одной стороны, это верно, так как внутренние органы тесно взаимосвязаны между собой. Но первопричина всегда другая. При проявлении любых симптомов необходимо в срочном порядке обратиться за помощью к доктору.
В домашних условиях тоже можно понять, в каком именно месте произошел сбой. Об этом укажут характер и локализация болевого синдрома.
- Если дискомфорт наблюдается с правой стороны, то нарушилась функциональность печени. Болевой синдром носит ноющий характер и отдает в верхнюю часть в подреберье.
- Острая боль в области поджелудочной железы может говорить о нарушении работы желчного пузыря. Они возникают как в правом, так и в левом боку, при этом распространяются на спину или лопатку.
- Панкреатические боли имеют отличительную черту: они носят острый и режущий характер. Неприятный симптом распространяется на спину. Может отдавать в левый, правый бок или в середину живота. Если есть подозрение, что это беспокоит именно поджелудочная железа, то можно принять лежачую или согнутую позу вперед. В таких случаях человек себя чувствует гораздо хуже.
- Разрыв селезенки сопровождается сильным болевым синдромом в левой части живота. При этом наблюдается посинение кожного покрова в пупочной зоне.
- Если поражен кишечный тракт, то об этом можно узнать по боли в любой части живота. Но есть и другие признаки в виде поноса или запора, выделений слизистого или кровяного характера в каловых массах.
- Боль в желудке располагается в левом боку сверху под ребрами. Имеет ноющий характер. В некоторых случаях характеризуется тошнотой и рвотными позывами.
- При аппендиците человек испытывает острую боль справа в нижней части живота или возле пупка.
Лечение боли в области поджелудочной железы начинается после того, как будет выявлена причина патологии.

Клиническая картина дисфункциональности поджелудочной железы
Одним из часто встречающих заболеваний является панкреатит. Этот процесс характеризуется воспалением поджелудочной железы. Острый панкреатит отличается стремительно развивающимся течением. Болезнь вызвана самопоглощением поджелудочной железы ферментами. Если своевременно обратиться к доктору и пройти лечение, то прогноз будет положительным.
Симптомы боли поджелудочной железы всегда сопровождаются:
- тошнотой и рвотными позывами;
- повышением температурных значений;
- острым и резким болевым синдромом. Во время движения отдает в спинную область.
Лечебные мероприятия осуществляются в стационарных условиях.
Есть в медицине и такое понятие, как латентный панкреатит. Такой тип заболевания протекает без особого проявления признаков, поэтому в большинстве случаев патология остается незамеченной. Характеризуется маслянистыми каловыми массами, потерей веса, вялостью и общим недомоганием.
Беспокоить острое течение может от 10 до 20 дней. Если за это время не было начато лечение, то развиваются осложнения. Одним из них является хронический панкреатит. Под этим понятием принято понимать прогрессирующий воспалительный процесс, во время которого наблюдаются периодические улучшения и приступы острого характера.
Одним из главных признаков является ноющая боль в области поджелудочной железы. Причиной патологии становится злоупотребление спиртосодержащими напитками, курение или нерациональное питание.
Симптоматическая картина характеризуется следующим образом.
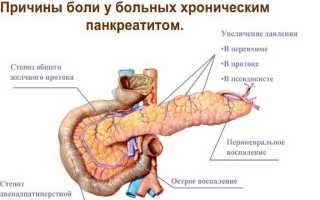
- При поражении головки ферментативной полости дискомфорт наблюдается в правом подреберье.
- Когда воспаляется тело поджелудочной железы, то болевой синдром отдает в подложечную область.
- Если болезнь сосредотачивается в хвостовой части органа, то болеть начинает в левом подреберье.
- Встречаются и такие случаи, когда воспаление затрагивает всю полость. Тогда болезненные ощущения носят опоясывающий характер. Периодически возникают прострелы в спинной и грудной части.
- В редких случаях наблюдаются ощущения стреляющего характера. Они отдают в паховую область, копчик, бедро и промежность.
Диагностика затрудняется на фоне того, что место локализации болевого синдрома может быть разнообразным. У некоторых пациентов возникает тупая боль в поджелудочной железе, которая носит постоянный характер.
Зачастую боль и спазмы проявляются после потребления пищи через 15-30 минут. К общему недомоганию могут привести физические нагрузки в результате растяжения капсулы. Чтобы хоть немного заглушить болевой синдром, нужно присесть и слегка наклониться вперед.
Клиническая картина не заканчивается на одном болезненном чувстве. Пациенты жалуются на метеоризм, потерю аппетита, понижение веса, ослабленность, запоры, понос. Могут проявиться симптомы заболеваний эндокринного характера в виде постоянной сухости в ротовой полости, невосприимчивости к сахару, жажды.
Болезненные ощущения на фоне нерационального питания
Диетическое меню в каждом случае подбирается индивидуально. Врач подбирает продукты так, чтобы в них содержались белки, жиры и углеводы. Еще учитывается калорийность блюд, индивидуальная непереносимость.
Если не придерживаться рекомендаций, то состояние начинает существенно ухудшаться. Это говорит о развитии серьезных осложнений.
Чтобы избавиться от болевого синдрома, в рацион необходимо включать следующие продукты:
- мясные и рыбные блюда из нежирных сортов;
- овощные, фруктовые и ягодные культуры. Они должны очищаться от кожуры, вымачиваться, тушиться и отвариваться;
- полезные напитки в виде чая, компотов из сухофруктов, отваров из шиповника, некислых морсов. В напитки нельзя добавлять сахар и сахарозаменители. Если нет аллергии, то можно использовать мед;
- кисломолочная продукция. Кефир должен быть всегда свежим. Творог лучше выбирать некислый со сроком больше 2-3 дней. Процент жирности подбирается минимальный.
Запрещается употреблять молоко, копчености, маринады, соления, специи и пряности. Нельзя есть свежие овощи и фрукты. Из допустимых являются картофель, кабачки, морковь, свекла. Из фруктов можно есть яблоки, но только в запеченном виде. Под запрет попадают цитрусовые, киви и другие кислые сорта.
В течение всего дня следует принимать пищу по 5-6 раз в сутки с перерывом 2-3 часа.
Методы избавления от болевого синдрома
Как только у человека появилась боль тупого или острого характера, нужно как можно скорее обратиться за помощью к доктору. Сначала он проведет обследование, чтобы выявить причину происходящего, а потом подберет правильное лечение.
При остром течении болезни пациенту показан покой, холод и голод. Эти три составляющие успешного выздоровления. В первый день нужно соблюдать строгий постельный режим. Запрещается есть. Допускается пить до 6 стаканов очищенной воды в день. Можно принимать травяные отвары или настои. На область болевого синдрома прикладывается лед. Его предварительно оборачивают в тонкую хлопковую ткань.
Если болезненное чувство в течение 2-3 часов не идет на спад, то необходимо вызвать бригаду скорой помощи. Пациента госпитализируют в стационар и осуществляют комплексное лечение.
В него входит прием:
- холинолитиков;
- электролитных растворов;
- плазмозаменителей;
- антигистаминных средств;
- антибиотиков широкого спектра воздействия;
- анаболиков;
- витаминных комплексов.
При сахарном диабете проводится инсулиноглюкозная терапия.
Как только наступает облегчение, пациента отправляют домой. Чтобы продлить период ремиссии, необходимо каждые полгода посещать санаторий.
Придерживаться правильного питания стоит постоянно. Особое внимание стоит уделить употреблению алкоголя и жирных блюд. Этого допускать нельзя. Иначе острое течение приведет к панкреонекрозу или перитониту. А такие патологии уже опасны смертельным исходом.
Избавиться от болевого синдрома можно при помощи народных средств. Некоторые целители советуют применять для лечения прополис. Чистый продукт необходимо разжевывать каждый раз, как появляются признаки обострения. Такое средство помогает снять воспалительный процесс и хорошо заживить открытые внутренние ранки. Полностью восстанавливает работу ферментативного органа.
При остром панкреатите всегда возникает понос. Этот симптом опасен тем, что организм теряет много жидкости, на фоне чего развивается обезвоживание. Чтобы предотвратить этот процесс, врачи советуют пить отвар на основе изюма. Употреблять нужно по 4-5 глотка через каждые 10-15 минут.
Хорошим эффектом обладают отвары из лечебных трав. Пользу при панкреатите принесут заваренные корни лопуха. Чтобы приготовить напиток, следует взять 2 ложки сырья и залить кружкой кипяченой воды. Принимать готовое средство рекомендуется по 50–70 мл до 4 раз в день. Через месяц симптомы заболевания полностью исчезнут, а работа поджелудочной железы придет в норму.
Есть еще одно эффективное средство — овсяный кисель. Оно позволяет утолить голод. Обладает слизистыми качествами, поэтому при употреблении обволакивает больные органы и защищает от воздействия неблагоприятных факторов.
Можно готовить простую овсяную кашу и есть ее каждое утро. Для восполнения белка в блюдо можно добавлять изюм, курагу, банан, грецкие орехи.
Частые вопросы
Какие могут быть причины боли в области поджелудочной железы?
Боль в области поджелудочной железы может быть вызвана различными причинами, включая панкреатит, рак поджелудочной железы, камни в поджелудочной железе, а также другие заболевания желчного пузыря и желчных протоков.
Какие симптомы сопровождают боль в области поджелудочной железы?
Симптомы боли в области поджелудочной железы могут включать боль в верхней части живота, иррадиирующую в спину, тошноту, рвоту, потерю аппетита, желтуху, а также повышенные уровни сахара в крови.
Полезные советы
СОВЕТ №1
Обратите внимание на свою диету. Избегайте жирной, острой и слишком сладкой пищи, а также алкоголя, так как это может вызвать обострение болезни поджелудочной железы.
СОВЕТ №2
Проводите регулярные медицинские осмотры и обследования, особенно если у вас есть предрасположенность к заболеваниям поджелудочной железы или если у вас уже были случаи боли в этой области.
СОВЕТ №3
Избегайте стрессовых ситуаций, так как стресс может усугубить симптомы заболевания поджелудочной железы. Практикуйте методы релаксации и умеренные физические упражнения.