Содержание
 50–80% взрослого населения Земли страдает гастритом в той или иной форме. Не самое тяжелое заболевание, при длительном течение может привести к возникновению язвы желудка, развитию онкологических процессов.
50–80% взрослого населения Земли страдает гастритом в той или иной форме. Не самое тяжелое заболевание, при длительном течение может привести к возникновению язвы желудка, развитию онкологических процессов.
Статья посвящена тому как диагностировать, лечить, а главное, не допустить рецидива такой распространённой патологии ЖКТ, как поверхностный очаговый гастрит.
Локализация
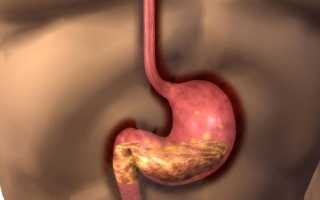
Что такое очаговый поверхностный гастрит? Это начальная стадия заболевания, при которой воспалительный процесс захватывает только верхние слои слизистой оболочки желудка. В зависимости от локализации выделяют распространённый и очаговый процессы. Для очаговой формы характерно поражение слизистой только одного из отделов желудка: пилорического или фундального.
Наиболее часто локальный гастрит обнаруживается в пилорическом отделе желудка (состоит из антральной части, прилежащей к телу желудка и пилорической, переходящей в 12-перстную кишку).

Причины
В основе возникновения очагового поверхностного гастрита лежит несколько причин. Рассмотрим их подробнее.
Характер питания
Регулярное употребление острой, жирной, слишком горячей или холодной пищи. В некоторых случаях даже плохое пережевывание продуктов провоцирует развитие гастрита, так как грубая пища и ее большие куски повреждают слизистую желудка и вызывают воспаление. Злоупотребление алкоголем, регулярное переедание, увлечение строгими диетами, приводящими к недостаточности питательных веществ.
На заметку! Курение повышает риск развития гастрита в 2 раза.
Инфицирование Helicobacter pylori
Эта бактерия колонизирует антральный отдел желудка, размножаясь в слизистой при рН 4–6. Выделяемые в процессе жизнедеятельности микроорганизма ферменты приводят к повышению кислотности желудочного сока и уменьшению защитных свойств слизи, вырабатываемой призматическими клетками.

Прием лекарственных препаратов
Длительный прием некоторых лекарств вызывает развитие воспаления слизистой желудка. К ним относятся:
- нестероидные противовоспалительные средства (индометацин, салицилаты, диклофенак);
- глюкокортикоиды (преднизолон);
- противотуберкулезные препараты.
Предрасполагают к развитию заболевания и некоторые внутренние факторы: хронические инфекции, сердечная и легочная недостаточность, эндокринные заболевания (сахарный диабет, тиреотоксикоз).
Гастродуоденальный рефлюкс
Заброс желчи из 12-перстной кишки в желудок при недостаточности сфинктера.

Симптомы
Основная жалоба пациентов при обращении к врачу — боль. Локализуется в подложечной области, возникает как через 10–15 минут после еды, так и спустя примерно час после приема пищи. Имеет тупой ноющий характер, не распространяется на другие органы брюшной полости. Помимо болевых ощущений пациенты жалуются на чувство тяжести и давления в желудке.
Для хронического течения заболевания характерен комплекс симптомов (синдром) желудочной диспепсии:
- изжога;
- тошнота;
- отрыжка кислым;
- снижение аппетита;
- неустойчивый стул;
- метеоризм;
- срыгивание.
Осложнения, вызываемые болезнью
В начальной форме заболевания симптомы быстро снимаются приемом антацидных препаратов. Это приводит к тому, что больной не обращается к врачу и не проводит полноценного лечения. Как следствие происходит переход острого гастрита в хроническую форму.

Осложнения гастрита:
- язва желудка и 12-перстной кишки;
- железодефицитная анемия;
- кровотечение;
- рак желудка;
- гиповитаминозы.
Гастрит редко встречается сам по себе. Органы пищеварительного тракта тесно связаны друг с другом и нарушение функционирования одного из них влияет на все остальные. Так заболевания желудка, провоцируют развитие воспалений в желчном пузыре и поджелудочной железе.
Обратите внимание! Длительное течение гастрита приводит к развитию атрофии слизистой желудка, что рассматривается как предраковое состояние.
Диагностика
В основе диагностики поверхностного очагового гастрита лежит эзофагогастродуоденоскопия (ЭГДС). Метод позволяет:
- определить локализацию воспалительного процесса;
- выявить степень поражения слизистой;
- взять образец тканей для гистологического анализа;
- обнаружить нарушения моторики ЖКТ;
- провести дифференциальную диагностику с язвенной болезнью, раком желудка.
Для выявления Helicobacter pylori проводят морфологический анализ (окраска специальными красителями образца тканей), уреазный тест, определение бактериальных антигенов в кале иммуноферментным методом. Необходимо провести несколько анализов с помощью разных методик, что позволяет избежать ложноотрицательного результата.
Помимо ЭГДС проводят клинический и биохимический анализы крови, анализ кала на скрытую кровь, ультразвуковое обследование желчного пузыря, печени и поджелудочной железы.
Особенности лечения
Для успешной терапии поверхностного гастрита необходим комплекс мер, которые включают в себя:
- диету;
- применение лекарственных препаратов;
- фитотерапию;
- нормализацию образа жизни.
Прием медикаментов
При гастрите, сопровождающемся хеликобактерной инфекцией, лечение в первую очередь будет направлено на удаление возбудителя из организма. Для этого применяют трех или четырех компонентную схему лечения, включающую:
- антибиотик пенициллинового ряда (Амоксициллин),
- антибиотик группы макролидов (Кларитромицин),
- ингибитор протонной помпы (Омез, Рабепразол, Ультера) – снижает кислотность желудка и создает неблагоприятные условия для размножения возбудителя.
При неэффективности трехкомпонентной схемы добавляют соли висмута (де-нол), обладающие как гастропротекторным, так и антибактериальным действием в отношении хеликобактера. Лечение продолжают в течение 10–14 дней. Оценка результата проводится через 4–6 недель после окончания курса.
При повышенной кислотности желудочного сока (гиперацидном гастрите) назначают препараты, снижающие продукцию соляной кислоты париетальными клетками слизистой желудка:
- ингибиторы протонной помпы (Омепразол, Рабепразол, Пантопразол);
- блокаторы гистаминовых Н2-рецепторов желудка (Ранитидин, Фамотидин).
Недостаток применения антигистаминовых средств – снижение их эффективности через 2–3 недели приема.
Широко используются антациды, для быстрого снятия изжоги, уменьшения болей. К лекарствам этой группы относятся Маалаокс, Ренни, Гевискон, Альмагель.
При гастродуоденальном рефлюксе применяют прокинетики – препараты, нормализующие моторику желудочно-кишечного тракта и устраняющие тошноту и отрыжку. К этой группе относятся Домперидон, Метоклопрамид, Эглонил.
При болевом синдроме назначают спазмолитики: Дротаверин, Папаверин, Галидор. Препараты, защищающие (обволакивающие) слизистую оболочку
К группе гастропротекторов относится сукральфат – соединение сахарозы и алюминия. В кислой среде желудка препарат образует полимерную пленку, защищающую слизистую от агрессивных воздействий.
Народные средства
Фитотерапия поверхностного очагового гастрита эффективна в период ремиссии заболевания. Сборы трав оказывают противовоспалительное действие на слизистую желудка, способствуют активации регенеративных процессов.
Отвар из семян льна обладает обволакивающим, болеутоляющим, противовоспалительным действием.
Масло облепихи способствует эпителизации эрозий слизистой оболочки, не влияя при этом на секреторную функцию органа.
Настой подорожника за счет наличия в семенах растения слизи обладает обволакивающим и противовоспалительным действием. Применяют при нормальной или пониженной кислотности желудочного сока.
Сбор, включающий в себя корни солодки, цветки липы, корневища аира, используют при повышенной кислотности. При гастрите с секреторной недостаточностью применяют сборы трав, стимулирующих секреторную функцию: цветки ромашки, полынь, лист шалфея, корни одуванчика.
В соке белокочанной капусты обнаружено вещество, обладающее гастропротективным действием – витамин U. Капуста издавна использовалась в народной медицине для лечения болезней желудка.
При отсутствии аллергических реакций для лечения гастрита используются продукты пчеловодства. Мед растворяют в стакане воды (1 ст. ложка), принимают за 1,5–2 часа до еды.
Диета и принципы питания
Режим питания – один из самых важных факторов лечения и профилактики гастрита. Его нарушение резко снижает эффективность медикаментозной терапии и провоцирует возникновение рецидивов.
При назначении диеты учитывают:
- стадию заболевания (обострение или ремиссия);
- секреторную функцию желудка (повышенная или пониженная кислотность).
Важно! В острой фазе и при обострении хронического процесса желательно 1–2 дня воздерживаться от еды. Можно пить теплую воду, чай.
Затем назначают диету 1А (по Певзнеру). Цель – уменьшение воспалительного процесса и восстановление слизистой. Продукты отвариваются или готовятся на пару, перед употреблением протираются. Прием горячей или холодной пищи запрещен, рекомендуемая температура еды 36–38 градусов. Частота питания 4–6 раз в день, небольшими порциями. Ограничивается употребление поваренной соли до 5–6 грамм.
Разрешенные продукты:
- говядина, крольчатина, телятина, птица в виде пюре или парового суфле;
- цельное молоко, творожное суфле;
- паровой омлет, яйца всмятку;
- супы на слизистом отваре из риса и овсяной крупы;
- судак, хек, треска, минтай в виде супа-пюре или суфле;
- каши, из измельченной в кофемолке крупы: овсянка, гречка, рис;
- отвар плодов шиповника, кисели, отрубной отвар.
Запрещены продукты, раздражающие слизистую желудка и стимулирующие продукцию соляной кислоты и ферментов:
- фасоль, чечевица, горох;
- кефир, сыры, сметана;
- супы на мясном бульоне;
- соусы, специи;
- свежие фрукты;
- овощи;
- соленья, консервы;
- мучные изделия;
- перловая и ячневая крупы;
- кофе, крепкий чай, какао, газированные напитки.
По мере стихания симптомов диету постепенно расширяют до привычной, но исключению подлежат:
- острые блюда;
- специи и пряности;
- консервы, соленья;
- копчености;
- свежие изделия из теста;
- виноград;
- жирные мясо и рыба.
Как составить рацион
При гастритах с повышенной или пониженной кислотностью желудка необходимо дробное питание небольшими порциями 4–6 раз в день. Избегайте переедания. При пониженной секреции желательно включать в рацион кисломолочные продукты: свежий творог, нежирный кефир.
- Завтрак. Даже при ремиссии заболевания стоит забыть о кофе, крепком чае или апельсиновом соке на голодный желудок. Рекомендуемые блюда для первого приема пищи: овсяная каша, паровой омлет, яйца всмятку, гречневая каша с молоком, некрепкий чай.
- Второй завтрак. Через 3–4 часа необходим небольшой перекус. Рекомендуют выпить стакан молока, киселя, съесть печеное яблоко, сухарь из белого хлеба, затяжное печенье «Мария».
- Обед. В качестве первого блюда рекомендуются овощные супы-пюре, некрепкий рыбный бульон. На второе картофельное пюре, макароны, гречка с паровой котлетой или отварным мясом.
- Полдник. Отвар шиповника, кисель с диетическим печеньем.
- Ужин. Овощное пюре, каши на воде, отварная рыба, мясное суфле.
Полезное видео
Как побороть заболевание можно узнать в этом видео.
Профилактика заболевания
Важнейший фактор предотвращения заболевания – корректировка образа жизни:
- соблюдение диеты;
- исключение переедания, особенно на ночь, еды на ходу;
- отказ от курения и алкоголя;
- прекращение бесконтрольного приема нестероидных противовоспалительных препаратов;
- избегание стрессовых ситуаций;
- санаторное лечение на курортах Кавказских Минеральных Вод.
Советы врача
Не откладывайте визит к гастроэнтерологу. Вовремя назначенное лечение позволит предотвратить развитие осложнений и переход заболевания в хроническую форму.
Курс терапии для эрадикации H.pylori проходите полностью, не бросая прием препаратов через неделю. В противном случае лечение будет неэффективно.
Применение лекарств, провоцирующих обострение гастрита (НПВС, гормональные препараты), проводится под «прикрытием» гастропротекторов (Де-Нол) или ингибиторов протонной помпы (Омез, Рабепразол).
Частые вопросы
Какие симптомы проявляются при поверхностном очаговом гастрите?
При поверхностном очаговом гастрите могут проявляться симптомы, такие как отрыжка, изжога, тошнота, рвота, боли или дискомфорт в области желудка, ухудшение аппетита, возможно появление крови в стуле.
Каким образом следует лечить поверхностный очаговый гастрит?
Лечение поверхностного очагового гастрита может включать прием препаратов для снижения кислотности желудочного сока, а также противовоспалительных препаратов. Кроме того, важную роль играет диетотерапия, исключающая острые, жирные, кислые продукты, алкоголь, кофе.
Какие причины могут привести к развитию поверхностного очагового гастрита?
Поверхностный очаговый гастрит может быть вызван различными факторами, включая инфекцию Helicobacter pylori, употребление некоторых лекарств, стресс, неправильное питание, злоупотребление алкоголем, курение.
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы поверхностного очагового гастрита, такие как отрыжка, изжога, тошнота, вздутие живота. При их проявлении обязательно обратитесь к врачу для проведения диагностики и назначения лечения.
СОВЕТ №2
При следовании диетотерапии для лечения поверхностного очагового гастрита, исключите из рациона острые, жирные, кислые, копченые продукты, алкоголь, кофе. Предпочтение отдавайте каши, нежирному мясу, рыбе, овощам, фруктам, йогуртам, кефиру.
СОВЕТ №3
Помните, что самолечение может усугубить состояние. Не принимайте лекарства без назначения врача и не изменяйте дозировку без его согласия. Следуйте рекомендациям специалиста для эффективного и безопасного лечения.